Activación, Comunicación, Registro y Marco Ético
1. Activación del Sistema
 La activación es el proceso mediante el cual el público o un testigo inicia la respuesta de emergencia al reconocer una situación crítica.
La activación es el proceso mediante el cual el público o un testigo inicia la respuesta de emergencia al reconocer una situación crítica.
- Acceso y Despacho: El sistema se activa generalmente a través de un número universal (como el 911). Un Radiooperador de Urgencias Médicas recibe la llamada, obtiene la información crítica y envía los recursos apropiados (policía, bomberos, ambulancia).
- Cadena de Recursos: La activación pone en marcha una cadena de recursos humanos que incluye a los radiooperadores, primeros respondientes, técnicos en emergencias médicas y el personal hospitalario.
- Reconocimiento Inmediato: En situaciones como el paro cardíaco o el accidente cerebrovascular (ACV), la activación temprana es vital. Cuanto antes se active el sistema, más pronto llegará el soporte vital avanzado, lo cual es crítico para la supervivencia.
- Instrucciones Pre-arribo: Los despachadores entrenados no solo activan a las unidades, sino que pueden proporcionar instrucciones médicas de emergencia (como RCP asistida por teléfono) a quien llama mientras llega la ayuda.
2. Comunicación
- La comunicación efectiva es el vínculo que une a todos los componentes del sistema de emergencias y es esencial para la seguridad del paciente y del equipo.
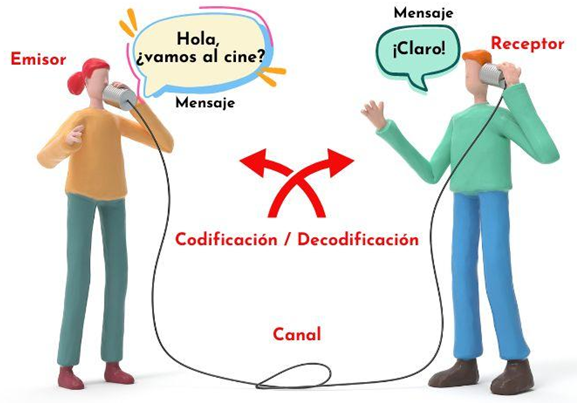 Circuito Cerrado: En situaciones críticas (como la reanimación), se debe usar un "circuito cerrado de comunicación". Esto significa que el emisor da una orden, el receptor la repite para confirmar que la escuchó correctamente, y el emisor confirma la recepción. Esto evita malentendidos y errores.
Circuito Cerrado: En situaciones críticas (como la reanimación), se debe usar un "circuito cerrado de comunicación". Esto significa que el emisor da una orden, el receptor la repite para confirmar que la escuchó correctamente, y el emisor confirma la recepción. Esto evita malentendidos y errores.- Comunicación Terapéutica: Es el proceso de interactuar con el paciente para obtener información precisa y reducir su ansiedad. Se basa en cuatro elementos: Compromiso (conexión con el paciente), Empatía (identificación con sus sentimientos), Educación (explicar lo que sucede) y Reclutamiento (involucrar al paciente en su cuidado).
- Informe Médico (Entrega): Al transferir al paciente al hospital, se debe dar un informe verbal y/o por radio conciso y organizado. Debe incluir la molestia principal, antecedentes, signos vitales, hallazgos físicos y el tratamiento administrado.
- Modelo Emisor-Receptor: La comunicación implica un emisor, un mensaje claro y un receptor que decodifica el mensaje. Las barreras como el ruido, el dolor del paciente o la falta de claridad pueden romper esta cadena.
3. Registro (Documentación)
.png) El registro, comúnmente realizado en el Formato de Registro de Atención Prehospitalaria (FRAP), es la memoria permanente del evento y una responsabilidad legal crítica.
El registro, comúnmente realizado en el Formato de Registro de Atención Prehospitalaria (FRAP), es la memoria permanente del evento y una responsabilidad legal crítica.
- Documento Legal y Médico: El informe es parte del expediente médico permanente del paciente y puede ser utilizado como evidencia legal en procedimientos judiciales. Si la atención no está documentada, legalmente se considera que "no se hizo".
- Continuidad de la Atención: El registro permite al personal hospitalario conocer el estado inicial del paciente, los cambios ocurridos durante el transporte y los tratamientos ya administrados, asegurando que la atención continúe sin interrupciones ni errores.
- Mejora de la Calidad: Los registros detallados son esenciales para las auditorías médicas y los procesos de mejora de calidad, permitiendo revisar si se siguieron los protocolos y estándares de atención.
- Elementos Esenciales: Un buen informe debe ser legible, usar terminología médica correcta, evitar abreviaturas no estandarizadas e incluir tanto los hallazgos positivos como los "datos negativos pertinentes" (lo que se buscó pero no se encontró).
4. Marco Ético y Legal
- El actuar del primer respondiente se rige por principios bioéticos y leyes que definen lo que se puede y se debe hacer.
- Principios Bioéticos: La práctica se guía por cuatro principios fundamentales:Beneficencia: Actuar en el mejor interés del paciente.
- No Maleficencia: La obligación de "no hacer daño".
- Autonomía: Respetar el derecho del paciente competente a decidir sobre su propio cuerpo (incluyendo rechazar la atención).
- Justicia: Tratar a todos los pacientes con equidad y distribuir los recursos justamente.

- Consentimiento: Para tratar a un paciente se requiere su autorización.
- Expreso: El paciente consciente y competente acepta verbalmente o con gestos.
- Implícito: Se asume que un paciente inconsciente o con riesgo vital desearía ser tratado. También aplica a menores si los padres no están presentes.
- Deber de Actuar y Abandono: El personal en servicio tiene la obligación legal de responder y actuar. Dejar a un paciente después de iniciar la atención sin transferirlo a alguien de igual o mayor nivel de capacitación constituye abandono, lo cual es legal y éticamente sancionable.
- Confidencialidad: Toda información del paciente es privada y no debe ser divulgada sin autorización, a menos que sea necesario para la continuidad de la atención médica o por orden legal
 La activación es el proceso mediante el cual el público o un testigo inicia la respuesta de emergencia al reconocer una situación crítica.
La activación es el proceso mediante el cual el público o un testigo inicia la respuesta de emergencia al reconocer una situación crítica.
 Circuito Cerrado: En situaciones críticas (como la reanimación), se debe usar un "circuito cerrado de comunicación". Esto significa que el emisor da una orden, el receptor la repite para confirmar que la escuchó correctamente, y el emisor confirma la recepción. Esto evita malentendidos y errores.
Circuito Cerrado: En situaciones críticas (como la reanimación), se debe usar un "circuito cerrado de comunicación". Esto significa que el emisor da una orden, el receptor la repite para confirmar que la escuchó correctamente, y el emisor confirma la recepción. Esto evita malentendidos y errores..png) El registro, comúnmente realizado en el Formato de Registro de Atención Prehospitalaria (FRAP), es la memoria permanente del evento y una responsabilidad legal crítica.
El registro, comúnmente realizado en el Formato de Registro de Atención Prehospitalaria (FRAP), es la memoria permanente del evento y una responsabilidad legal crítica.
