Al evaluar un paciente
- ¿El estado general del paciente es bueno/malo?
- ¿Presenta cianosis (periférica o central)?
- ¿Cuáles son la frecuencia y el patrón respiratorios?
- ¿Se observa disnea en reposo, al moverse, al vestirse o al levantarse de la cama?
- Examinar boca, nariz, pulso y pulso venoso; evalué la presencia de linfadenopatía.
- ¿Cuál es la apariencia general del paciente? ¿Caquéctico, delgado, con signos de síndrome de vena cava superior (SVCS)?
- ¿Está cómodo, con dolor, agotado, asustado o angustiado?
- Revisar en busca de signos de dificultad respiratoria: frecuencia respiratoria rápida, uso de músculos accesorios, tiraje intercostal, supraclavicular, subesternal, supraesternal, movimientos abdominales paradójicos, labios fruncidos o disminución de la frecuencia respiratoria conforme el paciente se fatiga.
- ¿Existen sibilancias audibles (en especial ruido espiratorio) o estridor (que es sobre todo un ruido inspiratorio)?
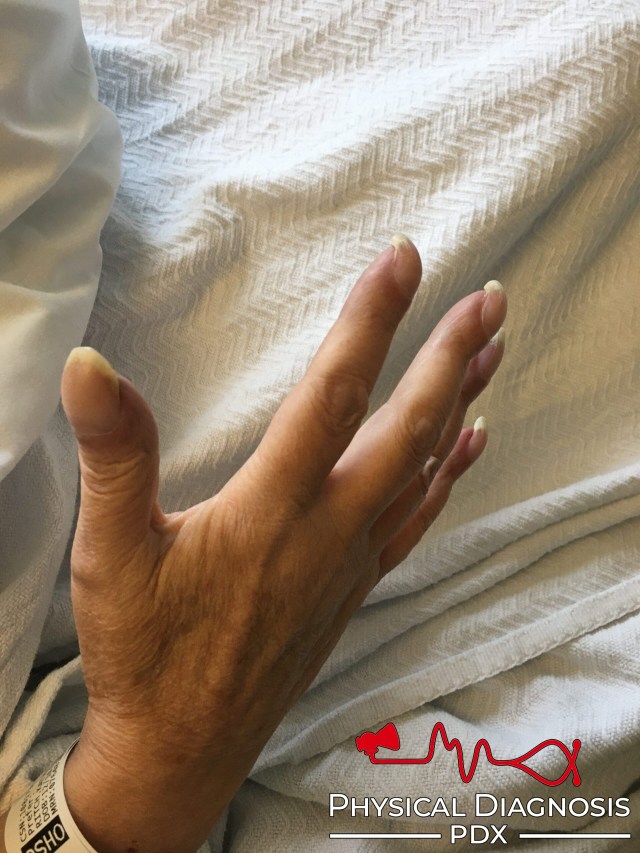
- ¿Presenta dedos en palillo de tambor, manchas de nicotina en los dedos o un temblor convulsivo de las manos (consistente con retención de dióxido de carbono)?
- ¿Cuál es la posición de la tráquea? ¿Muestra alguna desviación?
Cuadro resumen Respiratorio
Cianosis Periférica: Ocurre con saturación de O2 arterial normal con una mayor extracción de O2 del lecho capilar al disminuir la circulación circunscrita. Los factores causantes incluyen vasoconstricción por exposición al frío, gasto cardiaco reducido (p. ej., estado de shock), insuficiencia cardiaca y vasculopatías periféricas con obstrucción arterial o vasoespasmo. La hipertensión venosa local (p. ej., tromboflebitis) o central (p. ej., pericarditis constrictiva) acentúa la cianosis.
- Cianosis central: Resulta de la desaturación arterial o presencia de hemoglobina anormal. Por lo general es evidente cuando la saturación arterial es ≤85% o ≤75% en individuos de piel oscura. Las causas incluyen:
- Función pulmonar deficiente: alvéolos mal ventilados o trastorno en la difusión de oxígeno; más frecuente en neumonía, edema pulmonar y enfermedad pulmonar obstructiva crónica (EPOC); la EPOC con cianosis a menudo se acompaña de policitemia.
- Derivación vascular anatómica: desviación de la sangre venosa desaturada hacia la circulación arterial por una cardiopatía congénita o una fístula pulmonar AV.
- Reducción del oxígeno inspirado: cianosis con ascenso a una altitud >4000 metros.
- Hemoglobinas anormales: metahemoglobinemia, sulfohemoglobinemia y hemoglobinas mutantes con una afinidad reducida por el oxígeno.
Tiraje: signo de dificultad respiratoria que indica el uso de musculatura accesoria para mejorar la entrada y salida de aire. Buscar retracciones en varios niveles: intercostal, supraclavicular, subesternal, supraesternal. Cuantos más niveles estén afectados revela que más músculos se usan, y mayor es el tiraje y por tanto la gravedad.
Los dedos en palillo de tambor o acropaquías son un ensanchamiento de las puntas de los dedos de las manos o de los pies, con un cambio del ángulo que forma la uña a su salida. Los dedos en palillo de tambor suelen presentarse en algunas enfermedades pulmonares (como cáncer de pulmón, absceso pulmonar, fibrosis pulmonar y bronquiectasias), pero no así en otras (neumonía y asma). Esta afección también se produce en algunos trastornos cardíacos congénitos y trastornos hepáticos. En algunos casos, los dedos en palillo de tambor pueden ser hereditarios sin que impliquen la existencia de ningún trastorno. Los dedos en palillo de tambor por sí mismos no necesitan tratamiento.

Conjunto de síntomas producidos como consecuencia de la obstrucción parcial a completa del flujo sanguíneo a través de la vena cava superior hacia la aurícula derecha. Este síndrome se produce en 80-95% de los casos a consecuencia de neoplasias, siendo las más frecuentes: cáncer pulmonar 80% (2/3 de los casos debido a tumores de células pequeñas), Linfoma no Hodgkin y enfermedad de Hodgkin 15%. Las causas no tumorales suponen el 5% de los casos y son debidas a trombosis, fibrosis, etc.
